Харчові розлади та їх запобігання
| Сайт: | Онлайн-університет майбутнього |
| Курс: | ІІІ місце. Травлення (Воробйова Антоніна Михайлівна, ЗЗСО № 69) |
| Книга: | Харчові розлади та їх запобігання |
| Надруковано: | Гість-користувач |
| Дата: | середа, 10 червень 2026, 20:20 |
Опис
Пропоную ознайомитись з найбільш розповсюдженими хворобами органів травлення.
1. Карієс
КАРІЄС
Карієс (лат. Caries dentium) — патологічний процес, що починається після прорізування зубів, що супроводжується демінералізацією, протеолізом та утворенням каріозної порожнини під дією ендо- і екзогенних факторів.
Карієс — дуже поширене захворювання. За даними різних авторів від 80 до 90% дітей з молочним прикусом, близько 80% підлітків на момент закінчення школи (зі змінним прикусом або зформованим постійним прикусом) мають каріозні порожнини, а 95—98% дорослих мають запломбовані зуби. Статистичні дані показують, що в екваторіальних регіонах (Африка, Азія) карієс менш поширений, ніж в приполярних областях (Скандинавія, Північна Америка). У країнах, що розвиваються також відзначений вищий рівень поширення карієсу.
В даний час виникнення карієсу зубів пов'язують із локальною зміною pH на поверхні зуба під зубним нальотом внаслідок бродіння (гліколізу) вуглеводів, здійснюваного мікроорганізмами, і утворення органічних кислот.
При розгляді механізмів виникнення карієсу зуба звертає на себе увагу різноманіття різних чинників, взаємодія яких і обумовлює виникнення вогнища демінералізації.
Основними етіологічними чинниками є:
1. мікрофлора порожнини рота;
2. характер і режим харчування, вміст фтору у воді;
3. кількість і якість слиновиділення;
4. загальний стан організму;
5. екстремальні дії на організм.
Вже через кілька хвилин після прийому вуглеводів, особливо сахарози, відзначається зменшення pH з 6 до 4. В зубному нальоті крім молочної кислоти, яка безпосередньо утворюється при бродінні вуглеводів, виявляються мурашина, масляна, пропіонова та інші органічні кислоти.
Саме кислоти, що утворилися під час бродіння вуглеводів, призводять до руйнування поверхні емалі.
Після кожного прийому їжі, яка містить цукор, мікроорганізми починають продукувати кислоти, які руйнують емаль. З часом ці кислоти нейтралізуються буферними властивостями слини і частково демінералізованої емалі. Після кожного періоду дії кислот на емаль зуба неорганічні мінеральні складові зубної емалі розчиняються і можуть залишатися розчиненими 2 години. Якщо приймати вуглеводи періодично протягом дня, то pH протягом тривалого часу буде низьким, буферні властивості слини не встигають відновити pH і виникає ймовірність незворотного руйнування поверхні емалі. Швидкість каріозного процесу залежить від багатьох факторів, процес, що почався може сповільнитися у разі застосування фтору, але в середньому карієс контактних поверхонь у постійних зубів прогресує повільно і порожнина може формуватися протягом 4 років. Оскільки корінь зуба покритий більш м'якою тканиною — цементом, карієс кореня розвивається в 2.5 рази швидше, ніж в області емалі. У випадку, якщо гігієна ротової порожнини вкрай незадовільна і дієта багата цукром, карієс може розвинутися буквально через кілька місяців після прорізування зуба.
Джерело https://uk.wikipedia.org/wiki/%D0%9A%D0%B0%D1%80%D1%96%D1%94%D1%81_%D0%B7%D1%83%D0%B1%D1%96%D0%B2
2. Гастрит
ГАСТРИТ
Гастрит (лат. gastritis, від грец.γαςτερ—шлунок)—хвороба, при якій утворюється запалення оболонок шлунку. Вирізняють два типи гастритів: гострий гастрит та хронічний гастрит.
Причинами виникнення хвороби можуть бути:
· потрапляння патогенів (найчастіша причина, зазвичай бактеріями Helicobacter pylori, інколи грибками або нематодами роду Anisakis —анізакідоз)
· використання нестероїдних протизапалювальних препаратів (таких як аспірин, парацетамол, ібупрофен та інші)
· стероїдні препарати
· деякі типии алергії
Наступні чинники у комбінації з вищенаведеними, або у комбінації між собою можуть сприяти виникненню хвороби, погіршують її лікування та сприяють розвитку:
· нерегулярне харчування
· споживання гострої їжі надто великими порціями
· надмірна кількість вживання алкоголю
· кава
· нестача білків та вітамінів у постійному раціоні людини та у її організмі.
При загостренні гастриту необхідна дієта. Хворим гастритом протипоказані шоколад, кава, газовані напої, алкогольні напої, консерви, концентрати та сурогати будь-яких продуктів, прянощі, спеції, а також продукція підприємств швидкого харчування, страви, що провокують бродіння (молоко, сметана, виноград, чорний хліб тощо), копчена, жирна і смажена їжа. При цьому харчування має бути різноманітним і багатим білками та вітамінами. По закінченні гострого стану харчування має ставати повноцінним з дотриманням стимулювального принципу в період ремісії у хворих із зниженою кислотністю. Рекомендують дробовий прийом їжі, по 5-6 разів на добу.
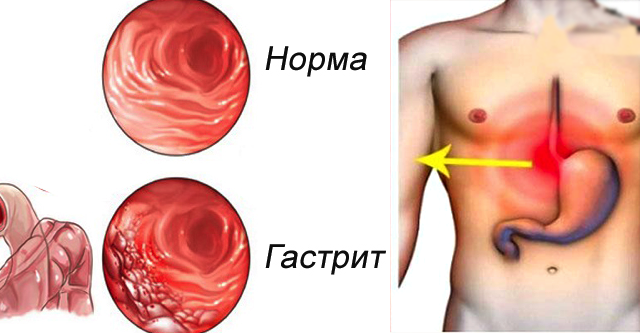
Джерело https://uk.wikipedia.org/wiki/%D0%93%D0%B0%D1%81%D1%82%D1%80%D0%B8%D1%82
3. Виразка
ВИРАЗКА
Виразка — доброякісний дефект слизової оболонки шлунка та дванадцятипалої кишки. Може бути як самостійною хворобою, так і симптомом багатьох захворювань.
Розрізняють різні фактори ризику виникнення пептичної виразки.
· Ті, що модифікуються: порушення харчування, тютюнопаління, алкоголь, лікарські засоби, зокрема нестероїдні протизапальні препарати, протитуберкульозні препарати, стреси, деякі професійні чинники, недосконалий спосіб життя тощо.
· Ті, які не модифікуються: генетична схильність, гіперпродукція соляної кислоти та пепсину, вік, стать, порушення гастродуоденальної моторики тощо.
Однак, головною причиною хвороби (понад 60% виразок шлунку і 90% виразок дванадцятипалої кишки) є хронічна інфекція Helicobacter pylori, спиралеподібна бактерія, яка втім не є спірохетою, а протеобактерією, що колонізує (тобто надовго поселяється, коли потрапляє до тіла) антральну слизову оболонку. Імунна система не в змозі знищити інфекцію, не зважаючи на появу антитіл. Тому бактерія може вчинити хронічний активний гастрит (гастрит типу B), приводячи до дефектів у регулюванні виробництва гормону гастрину цією частиною шлунку або дванадцятипалої кишки, що зумовлює збільшення секреції цього гормону. Гастрин, у свою чергу, стимулює виробництво шлункової кислоти. Кислота роз'їдає слизову оболонку і спричинює пептичну виразку.
Більшість пептичних виразок з'являються в дванадцятипалій кишці (верхня частина тонкого кишечника, одразу після шлунка), ніж в самому шлунку.
Пептичну виразку спостерігають в будь-якому віці, але частіше у чоловіків 25-50 років. Як правило, виразки розташовуються в початковій частині дванадцятипалої кишки або по малій кривизні шлунка, мають круглу або овальну форму й розміри від декількох мм до 5-6 см у діаметрі. Частіше у хворого на виразкову хворобу є одна виразка, але іноді спостерігають дві виразки одночасно (у тому числі, одна — у шлунку й одна — у дванадцятипалій кишці). При виразковій хворобі в більшості хворих продукція шлункового соку і його кислотність збільшені, підвищений і тонус блукаючого нерва, що регулює шлункову секрецію. У деяких випадках розвитку виразкової хвороби передуєгастрит.
Основна скарга при виразковій хворобі — періодичний біль у підреберній ділянці, пов'язаний із прийомом їжі: в одних випадках він виникає через півгодини — година після їжі, в інших — через 2-4 години після їжі або натще («голодний біль», що проходить після прийому їжі). Біль супроводжується печією, яку знімає прийом питної соди; можливі нудота, блювання, запори. Іноді виразкова хвороба довгий час перебігає без клінічних проявів. Характерна періодичність у перебігу хвороби: чергування періодів загострень (частіше — навесні й восени) і ремісій.
Основним методом діагностики пептичної виразки є ендоскопічне дослідження шлунку та 12-палої кишки, що дозволяє візуально вивчити стан слизової оболонки, встановити розташування й характер виразки, провести біопсію. Проводять різні дослідження на підтвердження наявності H. Pylori (дихальний уреазний тест, виявлення антитіл в крові, антигенів в калі).
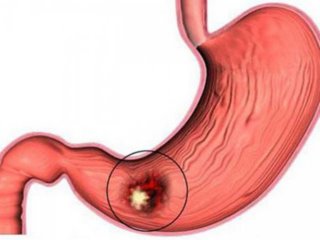
Джерело https://uk.wikipedia.org/wiki/%D0%9F%D0%B5%D0%BF%D1%82%D0%B8%D1%87%D0%BD%D0%B0_%D0%B2%D0%B8%D1%80%D0%B0%D0%B7%D0%BA%D0%B0
4. Апендицит
АПЕНДИЦИ́Т
Апендицит — захворювання, що зумовлюється запаленням апендикса — червоподібного відростка сліпої кишки; спричиняється мікроорганізмами (найчастіше — кишковою паличкою, стафілококом,стрептококом), які проникають у стінку відростка здебільшого з порожнини кишечника (рідше потрапляють з крові або лімфи).
Гострий аппендицит починається раптово; з'являється більш або менш різкий біль у правій половині живота, більше внизу. Інколи, напад болю починається у верхній ділянці живота або біля пупка (згодом біль переміщується в праву здухвинну ділянку живота — симптом Кохера). Нерідко виникають нудота і одноразове блювання. Випорожнення найчастіше затримується, у дітей — буває одноразовий пронос. Внаслідок подразнення нервів очеревини виникає захисне напруження м'язів живота (дефанс) — спочатку в правій здухвинній ділянці, а потім і поза нею. Легке натискування на стінку живота рукою і швидке відняття її спричиняє різкий біль (Симптом Щоткіна — Блюмберга). Загальна температура тіла підвищується до 38°С, пульс частішає, кількість лейкоцитів у крові збільшується. При наявності таких ознак потрібний негайний лікарський нагляд. Категорично забороняється застосовувати проносні, клізми, болезаспокійливі засоби, спазмолітики та «жарознижувальні», оскільки вони можуть приховати дійсну клінічну картину.
Ознакою хронічного апендициту є постійний ниючий біль у правій здухвинній ділянці живота, розлади діяльності кишечника та ін.
При гострому апендициті показано негайне оперативне лікування. При своєчасному проведенні ця операція звичайно не супроводжується ускладненнями; якщо її не зробити вчасно, може розвинутись перфорація (розрив тканини) або некроз (відмирання) відростка, що нагноївся, з розвитком розлитого перитоніту (запалення очеревини).
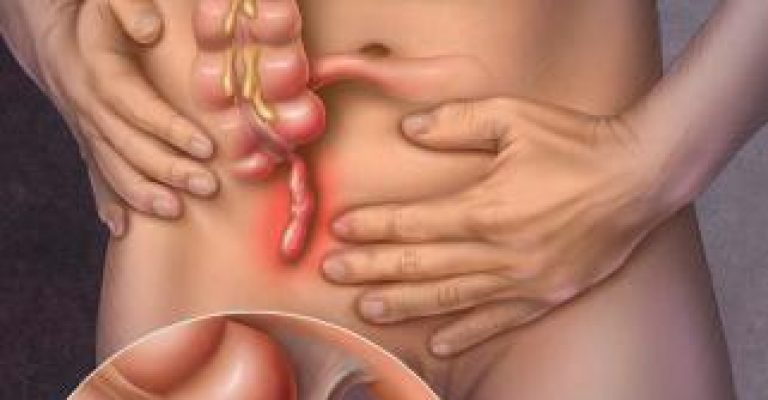
Джерело https://uk.wikipedia.org/wiki/%D0%90%D0%BF%D0%B5%D0%BD%D0%B4%D0%B8%D1%86%D0%B8%D1%82
5. Кишкові інфекції
До групи кишкових інфекцій відносяться такі небезпечні захворювання, як черевний тиф, дизентерія, холера, сальмонельоз, вірусний гепатит (хвороба Боткіна), бруцельоз, харчові токсикоінфекції, багато глистяних хвороб: аскарідоз, ентеробіоз тощо. Усі вони мають однаковий шлях зараження і подібну симптоматику. Кишкові інфекції дуже поширені. Більшість з них реєструються у всіх країнах світу і лише деякі зустрічаються на окремих територіях. Рівень захворюваності на кишкові інфекції у різних країнах далеко не однаковий. Це передусім залежить від заходів боротьби з ними і санітарного впорядкування, яке є могутнім регулятором механізму передачі захворюваності.
Хто є джерелом інфекції?
Найчастіше це – хвора людина або так званий “носій” (людина, яка не має клінічних проявів захворювання). Особливо небезпечними є хворі з легким перебігом захворювання, оскільки вони не ізолюються, а далі продовжують контактувати із здоровими людьми. Серйозну епідеміологічну небезпеку з-поміж них становлять особи, які, будучи хворими, продовжують займатися приготуванням їжі в закладах громадського харчування, продавати харчові продукти та працювати у дитячих закладах. Джерелом поширення інфекції також може бути м’ясо, яйця інфікованих тварин, птахів, які внаслідок порушення санітарних вимог потрапляють до споживачів.
Як поширюються кишкові інфекції?
Відомо чотири шляхи поширення:
• фекально-оральний, коли збудник з організму інфікованої людини потрапляє з фекаліями у зовнішнє середовище, звідки з харчовими продуктами, водою або через забруднені предмети побуту, руки потрапляє у кишечник людини, де починає розмножуватись;
• водний шлях може спричинити спалах кишкової інфекції внаслідок забруднення фекаліями джерел водопостачання: відкриті водойми, криниці, водотяги тощо;
• харчовий зустрічається під час інфікування харчових продуктів та готових страв руками хворих або носіїв, мухами, тарганами, при обмиванні овочів та фруктів зараженою водою, а також під час вживання інфікованих продуктів харчування;
• контактно-побутовий шлях реалізується як безпосередньо через забруднені руки хворого або “носія”, так і через різні забруднені речі, якими користуються люди.
Які клінічні прояви кишкових інфекцій?
Захворювання виявляє себе не одразу, а після прихованого періоду, який може тривати від 1 до 7 днів. На завершення цього періоду може з’явитися нездужання, слабкість, головний біль, відсутність апетиту. Пізніше – ознаки захворювання: підвищення температури, блювота (особливо у дітей), часті рідкі випорожнення, в яких можуть бути домішки слизу і крові, а також болі у животі. Захворювання може протікати і без яскраво виражених ознак хвороби, тому при виникненні хворобливих ознак необхідно негайно звернутись до лікаря.
Хто може захворіти на кишкові інфекції?
Сприйнятливість людей до кишкових захворювань досить висока, особливо у дітей, тому що у малят і захисні функції організму слабші, і гігієнічні навички недостатні. Однак кожна людина по-різному виявляє сприйнятливість до тої чи іншої кишкової інфекції. Це здебільшого залежить від виду збудника, опірності організму, віку, наявності уражень травного каналу, дисбактеріозу тощо.
Як запобігти кишковим інфекціям?
Успіх боротьби з захворюваністю на кишкові інфекції залежить від дотримання санітарної культури. Адже з давніх-давен кишкові інфекції називають хворобами брудних рук. Звідси просте правило: після повернення додому (з роботи, з прогулянки тощо), перед приготуванням та прийомами їжі, перш, ніж доглядати або ж бавитись з дітьми, а також після кожного відвідування туалету вимийте руки з милом. Так ви захистите себе та інших від зараження кишковими інфекціями. Не забувайте, що й руки дітей повинні бути завжди вимитими, особливо після прогулянок на вулиці, грання з іншими дітьми та тваринами. А також вживайте лише кип’ячені молоко та воду, утримуйтесь від купівлі харчових продуктів, які реалізуються з порушенням холодових умов, особливо тих, які не підлягають повторній тепловій обробці; слідкуйте за терміном споживання харчових продуктів.
Привчайте дітей з раннього віку до гігієнічних навичок. Це стане запорукою їхнього здоров’я.
Джерело: http://www.rouoz.gov.ua/health/prevention/?sid=346. Гельмінтози
За статистикою Всесвітньої організації охорони здоров’я, щорічно у світі причиною понад 16 з 50 мільйонів смертей є паразитарні та інфекційні захворювання. За поширеністю кишкові гельмінтози посідають друге місце після туберкульозу. Існує понад 150 видів гельмінтів (глистів), які здатні вражати людину і паразитувати в її організмі. З них на території України виявлено майже 30 видів (75 % становить ентеробіоз, 20 % - аскаридоз). Через пожвавлення міграційних процесів можливе завезення тропічних гельмінтозів з країн Африки та Азії.
Різновиди паразитів
За особливостями циклів розвитку, розрізняють геогельмінти та біогельмінти. Розвиток геогельмінтів на початкових стадіях проходить у зовнішньому середовищі, а згодом уже в організмі людини. До геогельмінтів належать аскариди, волосоголовці, кишкова вугриця тощо.
Біогельмінти розвиваються лише в живих організмах. До них належать трихінела, дирофілярії, котяча двоустка, більшість ціп’яків. Господарями-носіями біогельмінтів можуть бути комахи, риби, молюски, звірі, люди. Різні стадії свого розвитку біогельмінти проходять у різних видових господарів. Личинкові стадії розвиваються в організмі проміжного господаря, скажімо, тварини, а доросла статевозріла особина паразита – в організмі кінцевого господаря, наприклад, людини.
Місця паразитування
Гельмінти можуть паразитувати в усіх тканинах і органах людини. Для кожного виду в організмі людини є характерними свої специфічні місця локалізації гельмінтів. За місцем локалізації вони поділяються на порожнинних та тканинних. У кишківнику зазвичай паразитують аскариди, анкілостоміди, карликові ціп’яки тощо, а от в тканинах паразитують – ехінококи, дирофілярії, онхоцерки.
Бичачий і свинячий ціп’яки, широкий стьожківець, які мають довжину від 1,5 до 10 метрів, фіксуються у верхньому відділі тонких кишок. Там же паразитує й аскарида. Карликовий ціп’як (довжина 5-8 см) паразитує в нижній третині тонкого відділу кишечника. Волосоголовець – у товстому відділі. Опісторхоз полюбляє жити у жовчних ходах печінки і протоках підшлункової залози.
Чим небезпечні гельмінти?
Глистяні захворювання нерідко протікають без специфічних скарг і проявів. Тому на предмет наявності глистяної інвазії необхідно ретельно обстежуватися у випадку тривалих порушень травлення й апетиту, втрати маси тіла.
Загалом, вплив паразитів на організм людини є різноманітним. Передусім, продукти життєдіяльності й розпаду гельмінтів чинять на організм господаря загальнотоксичну дію. Глисти виділяють отруйні речовини, які поступово отруюють організм людини. З’являються головні болі, дратівливість, поганий сон. Потерпає організм людини і від механічного ушкодження органів і тканин у місцях паразитування гельмінтів. А у випадку міграції личинок паразитів, може порушуватися рух природних рідин та секретів (обіг крові та лімфи), розвиватися бронхообструкція та непрохідність кишечника.
За шистосомозу в сечовому міхурі і прямій кишці нерідко утворюються папіломи і карциноматозні розростання. Причиною цього є подразнення живих тканин хворого яйцями гельмінтів. А у разі опісторхозу і клонорхозу часто розвивається рак печінки.
Аскариди і волосоголовці можуть бути причиною алергічного висипу. Також варто пам’ятати, що наявність гельмінтів обтяжує боротьбу організму з захворюваннями іншої етіології.
За аскаридозу, трихоцефальозу, теніаринхозу та інших інвазій різко знижується вміст соляної кислоти в шлунковому соці. Через це зменшуються бактерицидні властивості шлункового соку, порушується травлення, розвивається схильність до отруєнь, які за симптоматикою схожі на харчові.
Хто складає групи ризику?
На гельмінтоз можуть захворіти усі, але групами ризику є:
• діти;
• люди з низькою санітарною культурою, які не дотримуються елементарних правил гігієни (не миють руки перед прийомами їжі та після відвідувань туалетів, не дотримуються санітарних норм в утриманні домашніх тварин, вживають немиті овочі та фрукти тощо);
• особи, які полюбляють вживати рибу чи м’ясо в сирому вигляді;
• люди, які подорожували у країнах Африки та Азії.
Від гельмінтів (гостриків та аскарид) потерпає п’ята частина дітей, які відвідують дитячі заклади.
Присутність в організмі дитини будь-яких гельмінтів може зумовлювати порушення фізичного й розумового розвитку, затримку росту і статевого дозрівання. Вони можуть спровокувати розвиток анемії, порушення пам’яті, погіршення загального самопочуття та ін.
У дітей наявність глистяної інвазії виявляється в блідості шкірних покривів, особливо обличчя, появі темних кіл під очима, порушенні апетиту і розвитку різноманітних диспептичних проявів у вигляді періодичної нудоти, блювання, болю в животі невизначеного характеру, частіше в ділянці пупця, підвищеного газоутворення в кишечнику, слинотечі і т.п. У частини потерпілих виникає сльозоточивість.
Профілактика і лікування гельмінтозів
Запобігти розвитку гельмінтозів допоможе елементарне дотримання правил особистої гігієни (миття рук перед прийомами їжі, після відвідування місць загального користування та спілкування з домашніми тваринами). Також потрібно обов’язково обдавати кип’ятком овочі та фрукти, які вживаються у сирому вигляді; піддавати необхідній термічній обробці рибу та м’ясо. Важливо турбуватись про повноцінне харчування, що в достатній кількості забезпечує організм усіма поживними речовинами, особливо вітамінами С, Д та А. Позитивне значення тут має і стимуляція загального імунітету. Вона знижує ймовірність зараження гельмінтами, перешкоджає міграції паразитів по організму та досягненню ними статевозрілої стадії, скорочує тривалість їхнього життя в організмі. Основним методом боротьби з гельмінтами є специфічне лікування. А це прийом протигельмітних препаратів, які знищують паразитів на різних стадіях їхнього розвитку в організмі людини. Ці ліки використовують також для профілактики зараження глистами.
Джерело: http://www.rouoz.gov.ua/health/prevention/?sid=32
7. Харчові отруєння
Харчові отруєння (англ. food poisoning) — хвороби, що виникають при вживанні їжі, яка містить шкідливі мікроорганізми або отруйні речовини).
Одним із найбільш поширених джерел харчових отруєнь можуть бути продукти, заражені мікробами, що виділяють дуже сильні токсини (отрути білкового походження). Це, в першу чергу, Clostridium botulinum —збудник ботулізму. Нині ботулізм розглядають як особливу хворобу, яка виходить за межі категорії «Харчові отруєння».
Досить часті випадки харчових отруєнь спричинені токсинами деяких видів стафілокока. Ці бактерії активно розмножуються при звичайній кімнатній температурі на різноманітних харчових продуктах, що не підлягають перед їх споживанням термічній обробці (тістечка з кремом, молочні продукти, паштети, вінегрети). Джерелом зараження таких продуктів можуть бути хворі, що страждають стафілококовими захворюваннями. Профілактика цих харчових отруєнь полягає у суворому дотриманні термінів та умов зберігання готових до вживання продуктів.
Харчові отруєння недоброякісними продуктами починаються раптово, спричиняючи нудоту, блювання, різкий біль в животі, прискорення пульсу, шкіра часто стає блідою, інколи трохи підвищуватися температура тіла.
Поширеним харчовим отруєнням є отруєння грибами. Як правило, в отруйних грибах міститься комплексна отрута, що складається нерідко з 10-12 хімічних сполук. В Україні росте близько 80-ти видів потенційно небезпечних для здоров'я людей грибів, з них отруєння мухоморами (червоним, білим смердючим, пантерним, пурпуровим), строчками та неправильно кулінарно приготовленими зморшками становлять реальну небезпеку для життя.